近日,来自江苏的王女士(化姓)在半年前出现胸部肋骨疼痛,后来在臀部、大腿处也出现疼痛症状,伴有身高变矮4cm。曾在外院进行CT检查提示“肋骨骨折”,PET/CT怀疑“多发性骨髓瘤”,并进行了骨髓穿刺和活检。但是做了一串繁琐检查,患者王女士的病因还没找到,这可把王女士给愁坏了……
心急如焚的王女士慕名前来上海市第六人民医院(以下简称六院)甲乳疝外科樊友本主任门诊就诊。基于多年丰富的诊治经验,樊友本主任首先立即让王女士进行甲状旁腺素和血钙检查。初筛验血发现,患者王女士的甲状旁腺素(PTH)高达838.9pg/ml(正常参考值为15-65 pg/ml),血钙3.2mmol/L也高于正常水平(正常值2.08-2.60mmol/L)。结合颈部超声检查发现,患者左侧甲状腺腺体内存在实性肿块,考虑为“甲状旁腺肿瘤”。经核医学科检查发现,甲状旁腺显像+颈胸部SPECT/CT显像提示左叶甲状腺上极占位,诊断“甲状旁腺功能亢进症”。
另外,腹部超声检查显示,患者存在双肾小结石。骨密度检查显示,王女士患有严重的骨质疏松症。经过一番抽丝剥茧后,王女士的病因终于“水落石出”——左上甲状旁腺肿瘤、原发性甲状旁腺功能亢进症,同时伴有全身严重骨质疏松症、棕色瘤、肋骨脆性骨折、肾结石。
据甲乳疝外科樊友本教授介绍,原发性甲状旁腺功能亢进症,通常是由于甲状旁腺组织原发病变(如增生、腺瘤,偶尔癌)导致甲状旁腺激素分泌过多,症状变化多端又不特异,累及机体的不同系统,从而导致一系列临床症候群,包括骨关节痛、腰椎疼痛、骨质疏松、甚至骨多发性囊肿形成、反复发作的难治性肾结石、乏力失眠、精神改变、甚至少见的消化性溃疡和胰腺炎等。甲状旁腺腺体虽小,正常仅约绿豆大小,但作用可不小,发病后由于肿块往往不大,隐藏在颈部甲状腺后方,症状不在颈部,也不特异,临床上很容易误诊误治。
樊主任提醒,“如果出现上述症状,尤其是不明原因的高钙血症、不明原因肾结石、较严重骨质疏松骨痛,务必先要排除患者是否患有原发性甲状旁腺功能亢进的可能。如不加以重视,按照疾病表象所见进行反复治疗,往往事倍功半,治标不治本,拖延久了甚至还会耽误治疗。”
甲乳疝外科樊友本主任团队为患者王女士切除病损的甲状旁腺,术后检查甲状旁腺激素和血钙指标迅速恢复正常,精准手术起到了立竿见影的效果。春节刚过,六院甲乳疝外科已为10例原发性甲状旁腺功能亢进症(简称“甲旁亢”)患者进行了手术治疗,其中既有甲状旁腺良性肿瘤,也有少见的甲状旁腺恶性肿瘤,术后患者均康复良好。
“6+5+1 ”多学科联合诊疗模式 六院甲乳疝外科在原发性甲状旁腺功能亢进症的精准诊治领域深耕多年,由于甲状旁腺功能亢进症导致的症状分散多变,涉及多个学科。无论是病程早期还是中、晚期的原发性甲状旁腺功能亢进,临床上都容易误诊误治,经常需要多学科协作诊治。根据疾病特点,六院早在18年前建立甲状腺外科亚专业学科时就启动了甲状旁腺疾病诊治的“6+5+1”多学科联合诊疗模式。“6”即骨科(骨肿瘤科及创伤外科)、骨质疏松科、泌尿外科(结石专业组)、肾内科、内分泌代谢科、胸外科这6个临床协作科室,承担疾病筛查、会诊转诊、制定诊疗方案甚至联合手术的任务;“5”即核医学科、放射科、超声科、检验科、病理科这5个辅助检查科室,主要负责甲状旁腺病变的定位和定性诊断;“1”即甲乳疝外科,为手术科室,是多学科诊疗团队的核心科室,主要负责组织疑难病例多科会诊、讨论敲定最终诊疗方案,同时也是术后患者随访和健康宣传教育的主要执行者。

科普贴士
认识甲状旁腺疾病 甲状旁腺是位于甲状腺背侧的如小黄豆一般大小的器官,位于甲状腺左右两叶背面,一般每叶上下各有一枚,腺体呈卵圆形或扁平型,长5~6mm、宽3~4mm、厚约2mm、重30~45mg,呈黄褐色,质软。主要功能是分泌甲状旁腺素(PTH),并调节体内钙、磷代谢。
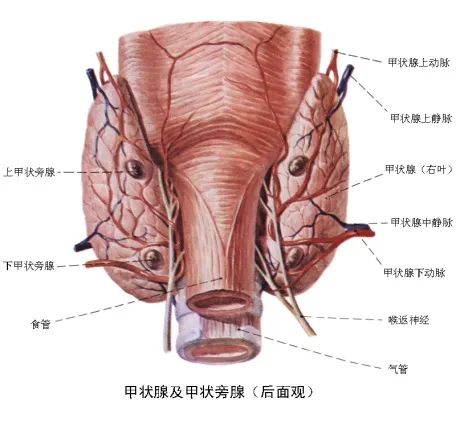
图1甲状旁腺解剖图
临床上常见的甲状旁腺功能亢进一般分为原发性甲状旁腺功能亢进(primary hyperparathyroidism, PHPT)、继发性甲状旁腺功能亢进(secondary hyperparathyroidism, SHPT)以及三发性甲状旁腺功能亢进。原发性甲状旁腺功能亢进(PHPT)主要是因甲状旁腺增生、腺瘤或恶性肿瘤自主分泌过多的甲状旁腺激素而导致高钙、磷和骨代谢紊乱的全身性疾患。PHPT在欧美等西方国家是一种常见的内分泌系统疾病,其总发病率约为0.1%-1.0%,仅次于糖尿病和甲状腺功能异常疾病,该疾病多见于老年患者或绝经后女性患者。我国大样本的PHPT报道较为少见,且发现时多合并靶器官受损并伴有明显的临床症状。这可能与我们大多数临床医生缺乏对PHPT的深入认识、没有规范的筛查诊疗流程从而导致较多的漏诊和误诊有关。
甲状旁腺功能亢进的精准诊断
原发性甲状旁腺功能亢进的精准诊断包括定性和定位诊断。最简单方便而快捷、也是比较典型的验血指标是血钙和甲状旁腺激素,一般都增高,三级或两级甚至基层医院均可化验;其他生化改变还包括碱性磷酸酶、尿钙、尿磷高而血磷低。有时为了鉴别诊断以及发现无症状、血钙或PTH正常的早期甲旁亢,还需参考白蛋白、1,25-二羟维生素D、肾功能、24小时尿钙等指标来协助诊断,甚至采用高钙抑制试验来明确诊断。而精准定位诊断主要根据颈部专家超声和/或甲状旁腺显像(MIBI/CT融合显像)(图2),必要时采用颈部增强CT(图3)、全身骨扫描。MIBI和CT检查对诊断有无异位在胸骨后或上纵隔内的甲状旁腺非常重要。
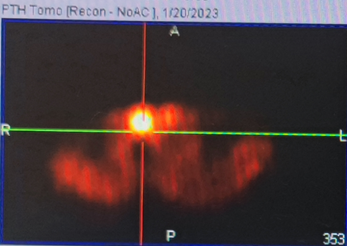
图2 右侧甲状旁腺瘤核素MIBI特异性显像
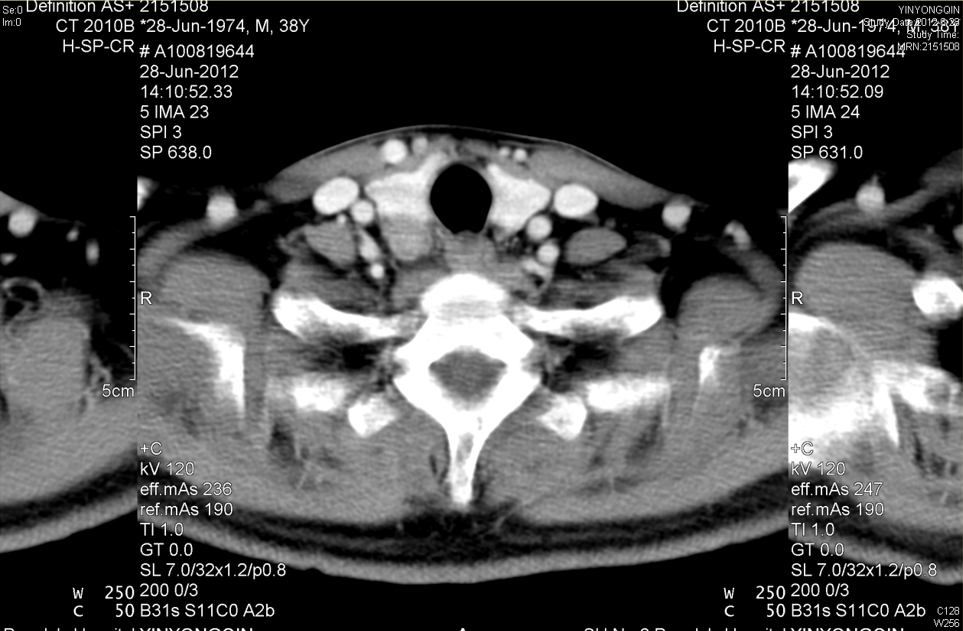
图3 右侧甲状旁腺癌 增强CT
原发性甲状旁腺功能亢进的手术治疗 甲状旁腺功能亢进一经诊断,多数需要手术切除病变。六院每年为大约200例甲旁亢患者手术,由于高质量的“6+5+1”多学科诊疗协作,而且采用术中快速PTH测定和PTH试纸,手术成功率在99%。在术前精准定位的基础上,六院对较年轻的或美容需求较高的病人,常选择腔镜辅助下甲状旁腺肿瘤靶向切除术(改良Miccoli小切口手术)、经胸乳、经口或经腋窝腔镜下微创美容甲状旁腺肿瘤切除术。给全国各地的患者带来了福音。六院还采用线上和微信的方式对全国各地的患者进行术后随访和补钙方案的调整,极大地方便了患者的后续康复治疗。
继发性(肾性)甲状旁腺功能亢进的手术治疗 继发性甲状旁腺功能亢进(SHPT)是终末期肾病(ESRD)患者常见的并发症之一。SHPT的主要临床表现为骨痛、骨骼畸形、皮肤瘙痒、转移性钙化,可导致患者的心血管病死率明显升高,严重影响其生活质量。
发病机制:在慢性肾脏病中晚期,肾小球滤过率的下降导致磷潴留,而高磷血症抑制肾脏活性维生素D生成通路而造成活性维生素D缺乏,使肠道对钙的吸收减少,引起血钙降低。低血钙加上FGF23增高导致所有甲状旁腺不断增生或瘤形成,PTH分泌明显增多。
手术适应证:①血清PTH水平>800 ng/L;②药物治疗无效的持续性高血钙和(或)高血磷;③对活性维生素D类药物治疗抵抗;④影像学检查发现甲状旁腺肿大1cm以上;⑤有严重的骨痛、骨外钙化和畸形等临床表现,或合并严重的皮肤瘙痒、睡眠障碍、便秘、四肢乏力等,影响生活质量。
肾性甲旁亢的切除范围有甲状旁腺近全切除(三又四分之三)、或甲状旁腺全切除术+/-自体移植。手术后病人生活质量明显改善。
维生素D的补充 由于生活节奏的加快、特别是室内工作,大家的日晒太阳时间明显减少,导致许多人维生素D不同程度的缺乏,血25-OH维生素D小于20ng/ml, 影响钙吸收和骨代谢,可能影响免疫抗瘤作用。建议平常保持半小时以上的光照,或补充维生素D制剂,400-2000国际单位/天。
出诊信息
樊友本 主任医师 周一下午:专家门诊
周四上午:疑难甲状腺和甲状旁腺整合门诊
周四下午:特需门诊
甲状腺甲状旁腺专题门诊 周二下午:郭伯敏 主治医师
周三下午:邓先兆 主治医师
周五下午:丁政 主治医师
本文来源/上海市第六人民医院甲乳疝外科
执行主编/尹学兵
值班编辑/七 七
文中图片均获版权方授权







 有任何意见、建议、投稿,欢迎 发送到邮件sjyl1901@163.com
有任何意见、建议、投稿,欢迎 发送到邮件sjyl1901@163.com